Diverticolo di Zenker
Il diverticolo di Zenker viene anche definito faringo-esofageo o diverticolo da pulsione

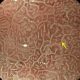
visone endoscopica del diverticolo di Zenker
Raro nella popolazione generale (0,1-0,11%) è il diverticolo dell’esofago (cioè una estroflessione a forma di sacchetto) di maggior riscontro. Tre volte più frequente nel sesso maschile, generalmente insorge in età media ed avanzata.
Si forma per l’aumento della pressione all’atto della deglutizione, in una zona di debolezza della parete posteriore dell’esofago, posta tra due muscoli del faringe: il costrittore inferiore ed il cricofaringeo. La parete è molto sottile, costituita da sola mucosa e sottomucosa, e si sviluppa generalmente a sx, per la presenza dietro all’esofago della colonna vertebrale.
L’aumento di pressione è dovuto ad una incoordinazione faringo-esofagea (mancato rilasciamento muscolare al passaggio del cibo), oppure ad un disordine della motilità esofagea (spasmo esofageo diffuso, acalasia) o ancora ad un reflussso gastro-esofageo.

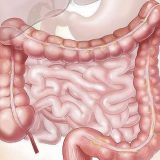
schema diverticolo di Zenker + RxTD
Sintomatologia
Lo sviluppo del diverticolo di Zenker è preceduto da un periodo di disfagia (difficoltà alla deglutizione). Con l’aumento delle dimensioni assume una posizione per la quale il cibo ingerito entra più facilmente nel diverticolo che nell’esofago.
La disfagia e la ruminazione diventano sempre più frequenti e più gravi, il cibo contenuto nel diverticolo rigurgita in bocca e può scendere in trachea determinando attacchi di tosse e soffocamento. Compaiono faringiti, alitosi, raucedine ed anoressia. Il materiale ingerito può accumularsi nel diverticolo al punto di renderlo, in rare circostanze, palpabile in posizione latero-cervicale sinistra, dove la palpazione provoca rumore di gorgoglio.
Diagnosi
Viene fatta con l’esame radiografico con mezzo di contrasto: descriverà le dimensioni diverticolo, la lunghezza del setto, il tempo di svuotamento ed il ristagno, l’eventuale inalazione in trachea.
L’endoscopia è utile per definire oltre alle dimensioni, l’aspetto della mucosa (normale-ulcerata) ed il contenuto.
Altri esami utili sono una manometria per evidenziare o meno la presenza di aumentata contrazione (ipertonia) dello sfintere superiore o di disturbi motori di tutto l’esofago; la pH-metria nelle 24h invece, è utile per escludere la presenza di reflusso gastro-esofageo.
E’ comunque la sola sintomatologia clinica che guida nell’indicazione alla terapia. che può essere medica, endoscopica o chirurgica.